近日,粤东医院消化内科与泌尿外科携手合作,成功为一位75岁高龄、合并多种疾病的陈阿婆完成了泌尿系支架置入术联合内镜下消化道早癌切除术,在一次麻醉下同时解决了两大病痛,充分体现了多学科协作(MDT)诊疗模式的优势。
突发腹痛,检查发现“双重隐患”
陈阿婆因腹痛来院就诊,入院后完善相关检查,发现病情复杂:不仅存在泌尿系结石并梗阻、感染,肠镜检查还发现升结肠有一个较大的肿物,局部病理活检提示绒毛-管状腺瘤。
面对这样的检查结果,陈阿婆和家属陷入了两难:泌尿系梗阻需要尽快解除,只有这样腹痛和感染症状才能快速缓解;而结肠肿物病理提示肿物是容易恶变的腺瘤类型,尽早切除会放心些。但考虑到患者年事已高,身体状况难以承受多次麻醉和手术,家属焦急地向医生表达了担忧:“能不能一次麻醉把两个问题都解决?”
多学科会诊,制定“一站式”治疗方案
患者家属的诉求和病人的病情特点引起了消化内科团队的高度重视,科室迅速组织泌尿外科、麻醉科等相关科室会诊,共同参与治疗方案决策。经过充分评估和讨论,专家团队一致认为:患者虽然年龄较大、合并疾病较多,但通过精心的术前准备和麻醉管理,完全可以在一次麻醉下完成两项微创手术。
经过详细的术前沟通和充分准备,手术如期进行。泌尿外科首先在内镜下顺利完成输尿管支架置入术,解除了泌尿系梗阻;随后消化内科团队接力,在内镜下精准切除了升结肠肿物。切除的肿物大小约6.5cm×5.0cm,术后病理提示:管状绒毛状腺瘤伴局灶高级别上皮内瘤变,切缘阴性。
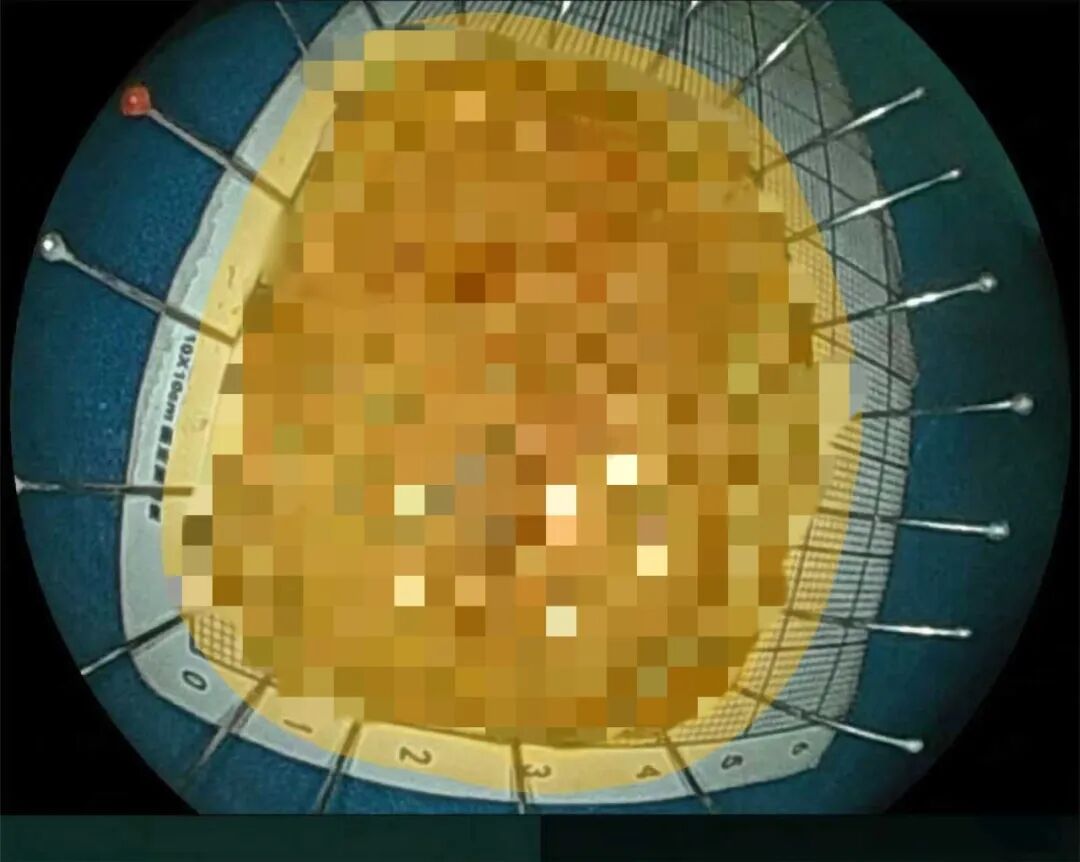
这一病理结果让所有人捏了一把汗——这是典型的消化道早期病变,及时发现并完整切除,避免了其进展为浸润性癌症的风险。
术后恢复顺利,患者及家属感激不尽
手术非常成功,陈阿婆术后恢复良好。看着精神状态一天比一天好的老人,家属悬着的心终于放了下来,激动地说:“真没想到去一次手术室就把两个大问题都解决了,老人少受了罪,我们全家也放下了心中的大石头!”
目前,陈阿婆已顺利康复出院,定期随访中。
科普时间
专家提醒
结直肠早期病变往往没有明显症状,容易被忽视。定期体检、及时肠镜检查是早期发现的关键。一旦发现异常,应尽早到医院就诊,争取在早期阶段得到治疗。
同时,对于像陈阿婆这样合并多种疾病、需要多科室协同治疗的患者,我院多学科协作(MDT)诊疗模式能够为患者提供个体化、精准化的综合治疗方案,最大程度减轻患者痛苦,提高治疗效果。
消化内科专家简介

泌尿外科专家简介

编辑:刘佳蓉(实习) 李子莹
审核:张英昊




请输入验证码